- по цене клиники без наценок
- c полным сопровождением врача
Что собой представляет пересадка костного мозга?
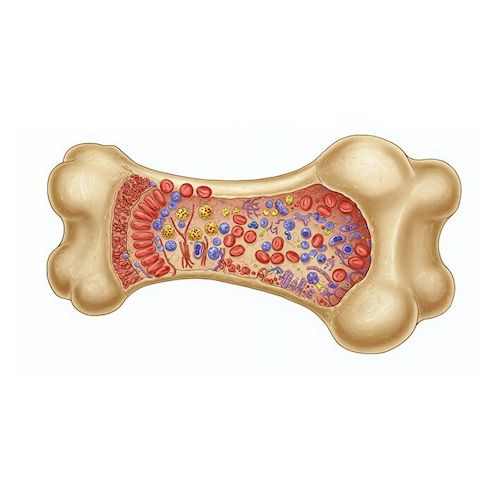
Трансплантация костного мозга (сокращенно ТКМ) – это внутривенная инфузия для обновления гемопоэтических стволовых клеток (ГСТ). Процедура заключается в замещении нефункционального костного мозга пациента на здоровый (собственный или донорский). Чтобы понять важность такой операции, сначала стоит разобраться, что такое костный мозг (КМ) и в чем его уникальность.
Что важно знать про костный мозг и кроветворную систему людям с гематологическими и иммунными заболеваниями
Красный костный мозг – это главная часть кроветворной системы, а именно орган, который находится в плоских и трубчатых костях. Он представляет собой губчатую ткань, которая производит ВСЕ элементы крови. Этот процесс носит красивое название “гемопоэз”. Когда врач подозревает, что со здоровьем пациента что-то не так, то чаще всего в лабораторных анализах он оценивает объем таких клеток:
- лейкоцитов или белых кровяных телец, которые выполняют роль защитников от грибков, вирусов и бактерий;
- тромбоцитов или кровяных пластинок, которые способствуют свертываемости крови и участвуют в восстановлении поврежденных сосудов.
Кроме этих элементов крови в анализах конечно присутсвуют и другие (например, гемоглобин). Поэтому именно при ОАК можно сделать выводы: борется ли организм с инфекцией, есть ли признаки какого-то серьезного гематологического заболевания и так далее. В некоторых случаях анализы крови даже могут указывать на рак. Но вернемся к костному мозгу.
Клетки КМ обеспечивают постоянное обновление крови и поддерживают жизненно важные функции. Но не все знают, что из кроветворных стволовых клеток происходят и многочисленные “специалисты”, некоторые из которых обладают особыми свойствами в борьбе с тяжелыми болезнями.
Какие еще элементы крови противостоят инфекциям?
Дендритные клетки – это “разведчики” и “учителя” нашего иммунитета. Они тоже происходят из костного мозга и постоянно патрулируют организм, особенно в местах контакта с внешним миром (кожа и слизистые). Их уникальная способность – обнаруживать образцы любых подозрительных “чужаков” (вирусов, бактерий, частиц опухолей), а затем представлять их Т-лимфоцитам. Это как показать фоторобот преступника детективам: дендритные клетки обучают Т-лимфоциты, кого именно нужно искать и уничтожать. Благодаря этому они запускают мощный и точный иммунный ответ.
Интересно, что именно такое свойство используется учеными в разработке дендритных клеточных вакцин. Они тренируют иммунитет пациента бороться со злокачественной опухолью. Данную технологию лечения применяют в лучших клиниках Германии, Турции и Израиля.
Т-лимфоциты (или Т-клетки) – это практически “спецназ” иммунной системы. Они тоже зарождаются в КМ. Их главная задача – целенаправленное уничтожение атипичных клеток, вирусных и бактериальных агентов. При нормальном состоянии здоровья человека Т-лимфоцит обнаруживает подозрительного агента, немедленно его ликвидирует, предотвращая распространение инфекции или рост опухоли.
В современной медицине научились модифицировать Т-клетки (CAR-T-клеточная терапия), чтобы они эффективнее находили и уничтожали рак, даря надежду людям с тяжелыми формами лимфомы или лейкемии.
Что же собой в комплексе представляет кроветворная система?
Кроме костного мозга (главной “фабрикой крови”), в нашем организме есть и другие органы, про которые все слышали, но не до конца понимают их функции. А они работают на защиту и обновление крови и иммунитета вместе:
- Селезенка – своеобразный “фильтр” в теле человека. Этот орган очищает кровь от старых или поврежденных клеток, таким образом помогая бороться с инфекциями.
- Лимфатические узлы – это “контрольно-пропускные пункты” по всему телу. Они фильтруют лимфу (жидкость, которая омывает ткани организма) и являются местом, где иммунные клетки встречаются с вирусами, бактериями, чтобы организовать атаку.
- Тимус (вилочковая железа) – орган, расположенный за грудиной. Он как “школа” для особых иммунных клеток – Т-лимфоцитов. Именно здесь они учатся различать чужеродные микроорганизмы, чтобы не атаковать собственные хорошие клетки.
Выводы: эти органы вместе с красным костным мозгом образуют сложную кроветворную систему, чтобы мы были здоровыми и защищенными от различного рода инфекций.
Спасение костного мозга – абсолютный приоритет
Процедура ТКМ критически важна, поскольку она позволяет полностью заменить пораженный болезнью костный мозг на адекватно функционирующий. Пересадка может быть единственной возможностью восстановить кроветворную систему, обеспечив производство всех необходимых для выживаемости клеток крови. Без этого нового запуска все системы организма отказывают, и пациент не сможет вылечиться.
В какую клинику обратиться?
В какую клинику обратиться?
Для лечения тяжелых гематологических заболеваний можно рассмотреть несколько вариантов клиник за границей. Узнать точную стоимость операций по пересадке от родственного или неродственного донора можно у врача-координатора, оставив заявку на этой странице. В представленных ниже больницах доступны дополнительные методы борьбы с онкологией, которые применяют в лучших клиниках мира.
Samsung Medical Center (Сеул, Южная Корея)
Самсунг – один из ведущих медицинских центров Азии, известный своими инновациями, исследованиями и высокими показателями успешности лечения рака. Здесь пациентам доступна CAR-T клеточная терапия. Это новый метод, при котором собственные Т-лимфоциты пациента модифицируются для распознавания и уничтожения онкоклеток. Это особенно перспективно для лечения рефрактерных лейкемий и лимфом. Активно применяют подход, основанный на геномном анализе опухоли пациента (Тgen) для создания индивидуальных планов лечения. Самсунг имеет мощную исследовательскую базу, позволяющую не только эффективно реализовывать, а и усовершенствовать процедуры пересадки костного мозга.
Medical Park Hospitals (Анталия, Стамбул, Турция)
Медикал Парк – это одни из крупнейших сетевых больниц в Турции. Известны на весь мир своими центрами трансплантации органов и костного мозга. Они подчеркивают соответствие международным протоколам и стандартам (например, EBMT – European Society for Blood and Marrow Transplantation). Специализированные центры ТКМ для взрослых и детей интегрированы в международные банки донорского костного мозга.
Высокотехнологичная диагностика и терапия онкопатологий включает применение аппаратов ПЭТ-КТ для стадирования, мониторинга и оценки ответа на лечение при лимфомах, миеломе и некоторых типах лейкемии. Здесь выполняют пересадки от родственного и неродственного донора, а также гаплоидентичную ТКМ.
Centro Médico Teknon (Барселона, Испания)
Текнон – часть Quirónsalud Hospital Group, известной своими специализированными лечениями и передовыми технологиями. Они применяют мультидисциплинарный подход к лечению онкологических пациентов, объединяя специалистов по гематологии, онкологии, радиологии и другим профилям. Здесь пациентам доступна молекулярная и генетическая диагностика. Это подробный анализ генетических мутаций в клетках крови и костного мозга для точного определения типа лейкемии, лимфомы или миеломы, а также прогнозирования ответа на лечение. В Текнон проводят цитометрию Flow Cytometry – это высокочувствительный метод для выявления минимальной остаточной болезни, что является ключевым для мониторинга ремиссии.
В Текнон доступен Haploidentical BMT – метод трансплантации, когда полный HLA-совместимый донор отсутствует. Позволяет использовать в качестве донора родителя, ребенка или другого родственника, который совместим только на 50%. В клинике эту технику используют с посттрансплантационным циклофосфамидом для уменьшения риска отторжения костного мозга. Этот препарат вводят обычно на 3-4 день после трансплантации ГСК.
ТКМ с пониженной интенсивностью кондиционирования (RIC BMT) позволяет проводить пересадки пожилым пациентам, которым не подходит высокодозная химиотерапия.
Ихилов (Тель-Авив, Израиль)
Медицинский центр Сураски (старое название Ихилов) – один из ведущих центров в мире по трансплантации костного мозга. В клинике внедрили передовые технологии и инновационные подходы в лечении гематологических болезней. Здесь проводят как аутологические, так и аллогенные пересадки для взрослых и детей. На базе Ихилов функционирует специализированный институт, что обеспечивает уникальные возможности для полного цикла клеточной терапии.
Ихилов стал одним из первых госпиталей где внедрили революционную технологию CAR T-клеточной терапии для лечения рака крови. Здесь также производят сложные гематологические исследования и диагностику. В больнице Сураски применяют современные протоколы химиотерапии, таргетной и биологической терапии, а также передовые антибактериальные, противогрибковые и противовирусные препараты для борьбы с инфекционными осложнениями.
Из каких основных этапов состоит процесс ТКМ
Пересадка костного мозга – это структурированный процесс, который обычно состоит из нескольких ключевых этапов. Он начинается задолго до самой трансплантации и длится еще долгое время после операции.
Этапы пересадки костного мозга:
Что важно знать про донора костного мозга
Возраст донора для пересадки ГСК
Оптимальный возраст составляет 18-35 лет (максимум до 45). Это обеспечивает лучшее приживление клеток и меньшие риски для донора и реципиента. Некоторые реестры позволяют зарегистрироваться до 60 лет, но люди старшего возраста реже избираются для этой миссии.
Общее состояние здоровья
Недопустимы онкологические заболевания, ВИЧ, гепатиты В и С, туберкулез; серьезные патологии внутренних органов – сердца, легких, почек и печени. Не могут участвовать в качестве доноров костного мозга люди с аутоиммунными заболеваниями (например, рассеянный склероз, системная красная волчанка). Серьезные психические расстройства – исключены.
Временные ограничения для потенциальных доноров – беременность и грудное вскармливание.
Вес должен быть не менее 50 кг. Существуют также ограничения по индексу массы тела (ИМТ) для предотвращения рисков, связанных с ожирением или истощением.
Тканевая совместимость (HLA-типирование) – важнейший критерий. Донор должен быть максимально совместим с реципиентом по генетическим маркерам, который определяется по специальному анализу крови.
Можно ли просить ребенка стать донором КМ для братьев и сестер?

Согласно этическим рекомендациям и практике ведущих медицинских организаций (например, Американская академия педиатрии), донорство от детей – приемлемо при определенных условиях.
Хотя 50 кг является стандартным минимумом для взрослых доноров, для детей конкретный показатель веса может быть меньше. Он всегда зависит от возраста ребенка, его общего состояния здоровья и объема клеток, необходимых для реципиента. Врачи стремятся собрать достаточное количество стволовых клеток, не подвергая донора чрезмерному риску. У очень маленьких детей (даже менее 6 кг) возможен забор клеток периферической крови (аферез), но это требует специального оборудования и опыта медицинской команды.
Какие бывают разновидности пересадок костного мозга?
Какие бывают разновидности пересадок костного мозга?
Пересадка костного мозга – это не одна универсальная процедура, а несколько разных подходов, которые выбирают исходя из тяжести состояния пациента и диагноза. Главное отличие состоит в том, откуда берутся здоровые ГСТ.
Кто решает, какой вид ТКМ нужен в каждом конкретном случае?
Вид трансплантации костного мозга и его сроки определяет команда высококвалифицированных врачей. Это не решение одного доктора, а группы специалистов:
- гематолог-трансплантолог – основной врач, специализирующийся на заболеваниях крови и непосредственно проведении ТКМ;
- онколог, если болезнь пациента связана с раком;
- иммунологи – для оценки состояния иммунитета и рисков;
- патоморфологи и генетики, которые предоставляют точную информацию о типе и стадии заболевания.
Сроки проведения процедуры будут зависеть от состояния пациента и доступности донора. При агрессивных формах рака крови или тяжелой апластической анемии, трансплантация может потребоваться как можно скорее. Тогда как в других случаях может необходим более тщательный поиск донора и подготовка реципиента.
Аутологичная трансплантация костного мозга
Приставка “Ауто” – означает “сам”. В этом случае пациент – одновременно и донор, и реципиент. Собственные стволовые клетки пациента собирают до начала интенсивной химиотерапии (кондиционирования). Эти клетки замораживают и хранят. После того как пациент проходит предварительное лечение, уничтожающее больные клетки (в том числе его собственный костный мозг), ему возвращают его предварительно собранные и размороженные стволовые клетки.
Когда аутологичной ТКМ достаточно? Этот метод часто применяют при некоторых видах лимфом (рака лимфатической системы) и множественной миеломе (рака плазматических клеток), а также при нейробластоме и других агрессивных формах рака. Она позволяет провести сильную химиотерапию, которая без поддержки костного мозга была бы смертельно опасной. При этом нет риска отторжения, потому что пересаженные клетки – родные для организма.
Аллогенная трансплантация костного мозга
Приставка “Алло” – означает “другой”. При этом виде ТКМ пациент получает стволовые клетки от другого человека. Донор должен быть максимально совместим с реципиентом по определенным генетическим маркерам (HLA антигенам). Это необходимо, чтобы исключить риск полного отторжения или развития серьезного осложнения – состояния “трансплантат против хозяина” (когда пересаженные клетки атакуют организм пациента). Донором может стать родной человек, а также подходящий доброволец из специального мирового реестра. Существуют турецкие и европейские банки доноров костного мозга.
Когда целесообразна аллогенная пересадка? Этот метод будет основным для лечения лейкемий, апластической анемии, некоторых наследственных заболеваний крови и иммунитета. Преимущество аллогенной пересадки заключается не только в замене больного костного мозга, но и в эффекте “трансплантат против злокачественной опухоли”. Это значит, что пересаженные ГСК донора помогут уничтожить остаточные атипичные клетки пациента.
Гаплоидентичная пересадка костного мозга
Это разновидность аллогенной трансплантации, но с одним важным отличием: донор частично совместимый с реципиентом. Обычно это кто-то из родителей или ребенок пациента, ведь у них всегда есть минимум 50% генетической совместимости. Ранее такие ТКМ были очень рискованными, но благодаря современным методам подготовки и лечения после операции (например, специальным препаратам, контролирующим иммунный ответ), они стали более безопасными и эффективными.
Для каких случаев подходит гаплоидентичная ТКМ? Пересадка костного мозга от частично совместимого донора – спасительный вариант, когда невозможно найти полностью совместимого человека (ни среди родственников, ни в реестрах). Это значительно расширяет круг пациентов, которые могут получить жизненно необходимую трансплантацию, особенно для тех, кто имеет редкие генетические типы.
Осложнения и управление побочными эффектами
Побочные эффекты после пересадки костного мозга возникают преимущественно из-за интенсивной подготовительной терапии, которая полностью уничтожает больные клетки, но вместе с ними – и здоровые, а значит сильно подавляет иммунную систему.
Воздействие на дыхание
Лечение может повредить клетки легких, а ослабление иммунитета делает организм уязвимым к инфекциям дыхательных путей. Это может привести к одышке, слабости дыхательных мышц и снижению функции легких. Реабилитация, включая дыхательные упражнения и тренажеры, помогает возобновить их работу и предотвратить осложнения.
Воздействие на опорно-двигательный аппарат
Кондиционирование, длительный постельный режим, общая интоксикация организма и потеря аппетита приводят к значительной потере мышечной массы и силы (атрофии). Пациенты испытывают слабость, трудности с ходьбой, нарушение координации.
Какими могут быть показания к пересадке стволовых клеток
Согласно рекомендациям Европейского общества трансплантации крови и костного мозга (EBMT) и Американского общества трансплантации и клеточной терапии (ASTCT), ТКМ показана при следующих диагнозах.
• миелоидный лейкоз – часто после первой или второй ремиссии, для предотвращения рецидивов; • лимфобластный лейкоз – обычно в первой ремиссии для пациентов с высоким риском рецидива или после первого рецидива. • неходжкинские лимфомы, особенно агрессивные формы (например, диффузная крупноклеточная В-клеточная лимфома) – при рецидиве или рефрактерных формах, часто как аутологическая ТКМ; • лимфома Ходжкина – при рецидиве или рефрактерных формах, преимущественно аутологическая ТКМ. • в основном как часть начального лечения для пациентов, отвечающих критериям ТКМ, обычно аутологичная пересадка. • для пациентов с высоким риском прогрессирования к лейкозу. • миелофиброз с высоким риском, который может трансформироваться в лейкоз. • апластическая анемия – если нет ответа на иммуносупрессивную терапию или у пациентов, для которых она является первой линией выбора; • талассемия, серповидноклеточная анемия – чаще у молодых пациентов для полного излечения; • врожденные и другие первичные иммунодефициты; • наследственные метаболические заболевания (адренолейкодистрофия, мукополисахаридоза). • не часто, но ТКМ могут применять при определенных агрессивных формах, таких как герминогенные опухоли, рак молочной железы (в определенных клинических исследованиях). Это обычно аутологическая пересадка после высокодозной химиотерапии.ТКМ показана при таких диагнозах:
ТКМ подходит не только для лечения онкогематологических болезней?
По материалам NMDP (ранее эта организация была известна как National Marrow Donor Program®), один из самых известных иммунодефицитов, излечимых при помощи ТКМ – комбинированный иммунодефицит (SCID). Это заболевание, при котором организм практически не имеет функциональных Т- и В-лимфоцитов, что делает его крайне уязвимым к любым инфекциям. В таком случае донорский костный мозг станет единственным способом лечения SCID, позволяющим полностью восстановить здоровье.
Противопоказания к пересадке гемопоэтических стволовых клеток (ГСК)
- Серьезные неконтролируемые проблемы с внутренними органами. Пересадку невозможно провести, если человек имеет необратимые поражения сердца, легких, почек или печени, которые не позволят ему выдержать интенсивное лечение.
- Активная неконтролируемая инфекция. Наличие серьезной инфекции, которую не удается вылечить + мощная химиотерапия полностью подавляет иммунную систему, что может привести к смертельным осложнениям в результате.
- Прогрессирование рака, который не реагирует на лечение. Если опухоль активно растет и не удается достичь ремиссии перед трансплантацией, процедура может быть неэффективной.
Что важно знать про пересадку ГСК возрастным пациентам?
Согласно информации Моффитта (Moffitt Cancer Center), который стал одним из ведущих онкологических центров в США, раньше верхний возрастной предел для ТКМ был около 65 лет. Это было связано с тем, что интенсивная химиотерапия перед трансплантацией, а также сама процедура, создают значительную нагрузку на организм. Пожилые люди переносили их тяжелее, имея более высокий риск серьезных осложнений и смертности.
Благодаря развитию медицины, в частности появлению протоколов с уменьшенной интенсивностью кондиционирования (reduced-intensity conditioning – RIC), стало возможным проводить пересадки пациентам старшего возраста. Эти протоколы менее токсичны, что позволяет людям с сопутствующими заболеваниями или в более пожилом возрасте переносить трансплантацию ГСК.
Реабилитация после пересадки костного мозга
Основная цель реабилитации после ТКМ – восстановление физической формы и психологического здоровья. Ведущие клиники мира, включая те, которые расположены в Турции, Южной Корее, Германии и Испании, применяют многогранные подходы, адаптированные к потребностям каждого пациента.
Реабилитация после ТКМ направлена на преодоление усталости, мышечной слабости, функциональных ограничений, психологических проблем, а также восстановление сердечно-сосудистой и легочной функции.
Физическая терапия и кинезитерапия (восстановление двигательной функции)
Ранняя лечебная физкультура включают практику от пассивных движений в постели до активных упражнений, ходьбы, велотренажеров. Фокус идет на укреплении мышц, улучшение равновесия и координации.
Роботизированная реабилитация предусматривает использование специальной техники для интенсификации тренировок и повышения точности движений. Особенно эффективно при выраженной слабости или неврологических осложнениях. Экзоскелеты (например, Lokomat, ReWalk) могут быть полезны для восстановления ходьбы. Они позволяют пациентам с сильной слабостью или даже параличом ног отрабатывать паттерны ходьбы. Роботизированные системы верхних конечностей (Armeo, Amadeo) используют для тренировки мелкой моторики, силы и координации рук и пальцев.
Дыхательная реабилитация (пульмональное восстановление)
Важна для пациентов с осложнениями, например, после легочного фиброза, инфекций. Упражнения включают диафрагмальное дыхание, дыхание с сопротивлением, техники очищения дыхательных путей. Спирометры применяют для улучшения функции легких, дыхательные тренажеры с сопротивлением (например, PowerBreathe) – для укрепления дыхательных мышц. PEP-устройства и Flutterу – для откашливания мокроты.

Индивидуальные планы питания, составленные диетологами, могут включать специальные белковые смеси, витаминно-минеральные комплексы. В некоторых случаях – парентеральное (внутривенное) или энтеральное (через зонд) кормление. Для контроля нутритивного статуса пациентам проводят мониторинг тела (биоимпедансный анализ) с использованием специального лабораторного оборудования.
Долгосрочный мониторинг и управление осложнениями
Людям после ТКМ рекомендовано проходить регулярные обследования для выявления поздних осложнений (проблем с костями или возникновение вторичных опухолей). Для этого используют денситометр, который оценивает плотности костной ткани (профилактика остеопороза, вызванного стероидами). Доктора применяют высокочувствительные аппараты визуализации (ПЭт-КТ, МРТ 3Тесла) для раннего выявления рецидивов.
Успех в лечении онкогематологических заболеваний зависит не только от правильного подбора донора для ТКМ и качества выполнения процедуры. Важную роль играют современные методы диагностики и дополнительной терапии. Например, CAR T-клеточная, таргетная и иммунотерапия в сочетании с комплексными программами реабилитации – это то, что имеет медицинскую доказательную базу. Обращение к передовым мировым клиникам повышает шансы на выздоровление благодаря доступу к лучшим протоколам и индивидуальному уходу.
Источники:
- https://www.immunodeficiencyuk.org/immunodeficiency/treatment/bonemarrowtransplantation/
- https://www.nmdp.org/patients/understanding-transplant/diseases-treated-by-transplant/severe-combined-immunodeficiency
- https://www.cancer.gov/about-cancer/treatment/types/stem-cell-transplant
- https://www.moffitt.org/treatments/blood-bone-marrow-transplant/blood-bone-marrow-transplant-faqs/