- за ціною клініки без націнок
- з повним супроводом лікаря
Що таке пересадка кісткового мозку?
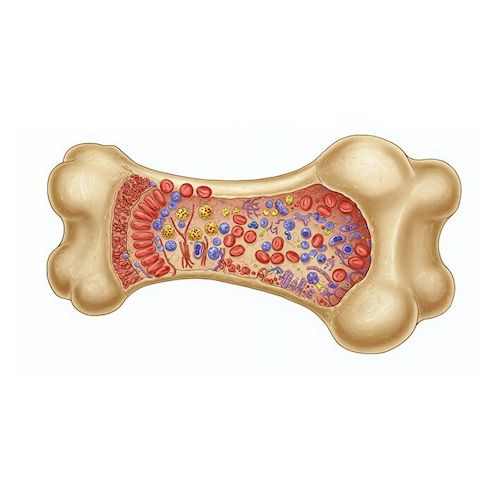
Трансплантація кісткового мозку (скорочено ТКМ) – це внутрішньовенна інфузія для оновлення гемопоетичних стовбурових клітин (ГСТ). Процедура полягає в заміні нефункціонального кісткового мозку пацієнта на здоровий (власний або донорський). Щоб зрозуміти важливість такої операції, спочатку варто розібратися, що таке кістковий мозок (КМ) і в чому його унікальність.
Що важливо знати про кістковий мозок та кровотворну систему людям з гематологічними та імунними захворюваннями
Червоний кістковий мозок – це головна частина кровотворної системи, а саме орган, який знаходиться в пласких і трубчастих кістках. Він являє собою губчасту тканину, яка виробляє ВСІ елементи крові. Цей процес має красиву назву «гемопоез». Коли лікар підозрює, що зі здоров'ям пацієнта щось не так, то найчастіше в лабораторних аналізах він оцінює обсяг таких клітин:
- лейкоцитів або білих кров'яних тілець, які виконують роль захисників від грибків, вірусів та бактерій;
- тромбоцитів або кров'яних пластинок, які сприяють згортанню крові та беруть участь у відновленні пошкоджених судин.
Крім цих елементів крові в аналізах звичайно присутні й інші (наприклад, гемоглобін). Тому саме при ЗАК можна зробити висновки: чи бореться організм з інфекцією, чи є ознаки якогось серйозного гематологічного захворювання тощо. У деяких випадках аналізи крові навіть можуть вказувати на рак. Але повернемося до кісткового мозку.
Клітини КМ забезпечують постійне оновлення крові та підтримують життєво важливі функції. Але не всі знають, що з кровотворних стовбурових клітин утворюються і численні «фахівці», деякі з яких мають особливі властивості в боротьбі з важкими хворобами.
Які ще елементи крові протистоять інфекціям?
Дендритні клітини – це «розвідники» та «вчителі» нашого імунітету. Вони теж походять з кісткового мозку й постійно патрулюють організм, особливо в місцях контакту із зовнішнім світом (шкіра та слизові). Їх унікальна здатність – виявляти зразки будь-яких підозрілих «чужинців» (вірусів, бактерій, частинок пухлин), а потім представляти їх Т-лімфоцитам. Це як показати фоторобот злочинця детективам: дендритні клітини навчають Т-лімфоцити, кого саме потрібно шукати й знищувати. Завдяки цьому вони запускають потужну і точну імунну відповідь.
Цікаво, що саме така властивість використовується вченими в розробці дендритних клітинних вакцин. Вони тренують імунітет пацієнта боротися зі злоякісною пухлиною. Дану технологію лікування застосовують в кращих клініках Німеччини, Туреччини та Ізраїлю.
Т-лімфоцити (або Т-клітини) – це практично «спецназ» імунної системи. Вони теж зароджуються в КМ. Їх головне завдання – цілеспрямоване знищення атипових клітин, вірусних і бактеріальних агентів. При нормальному стані здоров'я людини Т-лімфоцит виявляє підозрілого агента, негайно його ліквідує, запобігаючи поширенню інфекції або росту пухлини.
У сучасній медицині навчилися модифікувати Т-клітини (CAR-T-клітинна терапія), щоб вони ефективніше знаходили та знищували рак, даруючи надію людям з важкими формами лімфоми або лейкемії.
Що ж собою в комплексі являє кровотворна система?
Крім кісткового мозку (головної «фабрики крові»), в нашому організмі є й інші органи, про які всі чули, але не до кінця розуміють їх функції. А вони разом працюють на захист і оновлення крові та імунітету:
- Селезінка – своєрідний «фільтр» в тілі людини. Цей орган очищує кров від старих або пошкоджених клітин, таким чином допомагаючи боротися з інфекціями.
- Лімфатичні вузли – це «контрольно-пропускні пункти» по всьому тілу. Вони фільтрують лімфу (рідину, яка омиває тканини організму) і є місцем, де імунні клітини зустрічаються з вірусами, бактеріями, щоб організувати атаку.
- Тимус (вилочкова залоза) – орган, розташований за грудиною. Він як «школа» для особливих імунних клітин – Т-лімфоцитів. Саме тут вони вчаться розрізняти чужорідні мікроорганізми, щоб не атакувати власні хороші клітини.
Висновки: ці органи разом з червоним кістковим мозком утворюють складну кровотворну систему, щоб ми були здоровими та захищеними від різного роду інфекцій.
Порятунок кісткового мозку – абсолютний пріоритет
Процедура ТКМ є критично важливою, оскільки вона дозволяє повністю замінити уражений хворобою кістковий мозок на адекватно функціонуючий. Пересадка може бути єдиною можливістю відновити кровотворну систему, забезпечивши виробництво всіх необхідних для виживання клітин крові. Без цього нового запуску всі системи організму відмовляють, і пацієнт не зможе вилікуватися.
До якої клініки звернутися?
До якої клініки звернутися?
Для лікування важких гематологічних захворювань можна розглянути кілька варіантів клінік за кордоном. Дізнатися точну вартість операцій з пересадки від спорідненого або неспорідненого донора можна у лікаря-координатора, залишивши заявку на цій сторінці. У представлених нижче лікарнях доступні додаткові методи боротьби з онкологією, які застосовують у кращих клініках світу.
Samsung Medical Center (Сеул, Південна Корея)
Самсунг – один з провідних медичних центрів Азії, відомий своїми інноваціями, дослідженнями та високими показниками успішності лікування раку. Тут пацієнтам доступна CAR-T клітинна терапія. Це новий метод, при якому власні Т-лімфоцити пацієнта модифікуються для розпізнавання і знищення онкоклітин. Це особливо перспективно для лікування рефрактерних лейкемій та лімфом. Активно застосовують підхід, заснований на геномному аналізі пухлини пацієнта (Тgen) для створення індивідуальних планів лікування. Самсунг має потужну дослідницьку базу, що дозволяє не тільки ефективно реалізовувати, а й удосконалювати процедури пересадки кісткового мозку.
Medical Park Hospitals (Анталія, Стамбул, Туреччина)
Медікал Парк – це одні з найбільших мережевих лікарень в Туреччині. Відомі на весь світ своїми центрами трансплантації органів та кісткового мозку. Вони підкреслюють відповідність міжнародним протоколам і стандартам (наприклад, EBMT – European Society for Blood and Marrow Transplantation). Спеціалізовані центри ТКМ для дорослих та дітей інтегровані в міжнародні банки донорського кісткового мозку.
Високотехнологічна діагностика та терапія онкопатологій включає застосування апаратів ПЕТ-КТ для стадіювання, моніторингу та оцінки відповіді на лікування при лімфомах, мієломі та деяких типах лейкемії. Тут виконують пересадки від спорідненого та неспорідненого донора, а також гаплоідентичну ТКМ.
Centro Médico Teknon (Барселона, Іспанія)
Текнон – частина Quirónsalud Hospital Group, відомої своїми спеціалізованими лікуваннями та передовими технологіями. Вони застосовують мультидисциплінарний підхід до лікування онкологічних пацієнтів, об'єднуючи фахівців з гематології, онкології, радіології та інших профілів. Тут пацієнтам доступна молекулярна та генетична діагностика. Це детальний аналіз генетичних мутацій у клітинах крові та кісткового мозку для точного визначення типу лейкемії, лімфоми або мієломи, а також прогнозування відповіді на лікування. У Текнон проводять цитометрію Flow Cytometry – це високочутливий метод для виявлення мінімальної залишкової хвороби, що є ключовим для моніторингу ремісії.
У Текнон доступний Haploidentical BMT – метод трансплантації, коли повний HLA-сумісний донор відсутній. Дозволяє використовувати в якості донора батька, дитину або іншого родича, який сумісний тільки на 50%. У клініці цю техніку використовують з посттрансплантаційним циклофосфамідом для зменшення ризику відторгнення кісткового мозку. Цей препарат вводять зазвичай на 3-4 день після трансплантації ГСК.
ТКМ зі зниженою інтенсивністю кондиціонування (RIC BMT) дозволяє проводити пересадки літнім пацієнтам, яким не підходить високодозова хіміотерапія.
Іхілов (Тель-Авів, Ізраїль)
Медичний центр Сураські (стара назва Іхілов) – один з провідних центрів у світі з трансплантації кісткового мозку. У клініці впровадили передові технології та інноваційні підходи в лікуванні гематологічних захворювань. Тут проводять як аутологічні, так і алогенні пересадки для дорослих та дітей. На базі Іхілов функціонує спеціалізований інститут, що забезпечує унікальні можливості для повного циклу клітинної терапії.
Іхілов став одним з перших шпиталів, де впровадили революційну технологію CAR T-клітинної терапії для лікування раку крові. Тут також проводять складні гематологічні дослідження та діагностику. У лікарні Сураські застосовують сучасні протоколи хіміотерапії, таргетної та біологічної терапії, а також передові антибактеріальні, протигрибкові та противірусні препарати для боротьби з інфекційними ускладненнями.
З яких основних етапів складається процес ТКМ
Пересадка кісткового мозку – це структурований процес, який зазвичай складається з декількох ключових етапів. Він починається задовго до самої трансплантації і триває ще довгий час після операції.
Етапи пересадки кісткового мозку:
Що важливо знати про донора кісткового мозку
Вік донора для пересадки ГСК
Оптимальний вік становить 18-35 років (максимум до 45). Це забезпечує краще приживлення клітин та менші ризики для донора і реципієнта. Деякі реєстри дозволяють зареєструватися до 60 років, але людей старшого віку рідше обирають для цієї місії.
Загальний стан здоров'я
Неприпустимі онкологічні захворювання, ВІЛ, гепатити В і С, туберкульоз; серйозні патології внутрішніх органів – серця, легенів, нирок й печінки. Не можуть брати участь в якості донорів кісткового мозку люди з аутоімунними захворюваннями (наприклад, розсіяний склероз, системний червоний вовчак). Серйозні психічні розлади – виключені.
Тимчасові обмеження для потенційних донорів – вагітність і грудне вигодовування.
Вага повинна бути не менше 50 кг. Існують також обмеження за індексом маси тіла (ІМТ) для запобігання ризиків, пов'язаних з ожирінням або виснаженням.
Тканинна сумісність (HLA-типування) – найважливіший критерій. Донор повинен бути максимально сумісний з реципієнтом за генетичними маркерами, що визначається за спеціальним аналізом крові.
Чи можна просити дитину стати донором КМ для братів і сестер?

Згідно із етичними рекомендаціями та практикою провідних медичних організацій (наприклад, Американської академії педіатрії), донорство від дітей – прийнятне за певних умов.
Хоча 50 кг є стандартним мінімумом для дорослих донорів, для дітей конкретний показник ваги може бути меншим. Він завжди залежить від віку дитини, її загального стану здоров'я та обсягу клітин, необхідних для реципієнта. Лікарі прагнуть зібрати достатню кількість стовбурових клітин, не піддаючи донора надмірному ризику. У дуже маленьких дітей (навіть менше 6 кг) можливий забір клітин периферичної крові (аферез), але це вимагає спеціального обладнання та досвіду медичної команди.
Які бувають різновиди пересадок кісткового мозку?
Які бувають різновиди пересадок кісткового мозку?
Пересадка кісткового мозку – це не одна універсальна процедура, а кілька різних підходів, які вибирають виходячи з тяжкості стану пацієнта та діагнозу. Головна відмінність полягає в тому, звідки беруться здорові ГСТ.
Хто вирішує, який вид ТКМ потрібен в кожному конкретному випадку?
Вид трансплантації кісткового мозку та її терміни визначає команда висококваліфікованих лікарів. Це не рішення одного лікаря, а цілої групи фахівців:
- гематолог-трансплантолог – основний лікар, що спеціалізується на захворюваннях крові та безпосередньо проведенні ТКМ;
- онколог, якщо хвороба пацієнта пов'язана з раком;
- імунологи – для оцінки стану імунітету та ризиків;
- патоморфологи та генетики, які надають точну інформацію про тип та стадію захворювання.
Терміни проведення процедури будуть залежати від стану пацієнта та доступності донора. При агресивних формах раку крові або важкій апластичній анемії, трансплантація може знадобитися якомога швидше. Тоді як в інших випадках може бути необхідний більш ретельний пошук донора і підготовка реципієнта.
Аутологічна трансплантація кісткового мозку
Префікс «Ауто» означає «сам». У цьому випадку пацієнт – одночасно і донор, і реципієнт. Власні стовбурові клітини пацієнта збирають до початку інтенсивної хіміотерапії (кондиціонування). Ці клітини заморожують і зберігають. Після того як пацієнт проходить попереднє лікування, що знищує хворі клітини (в тому числі його власний кістковий мозок), йому повертають його попередньо зібрані та розморожені стовбурові клітини.
Коли аутологічна ТКМ є достатньою? Цей метод часто застосовують при деяких видах лімфом (раку лімфатичної системи) та множинній мієломі (раку плазматичних клітин), а також при нейробластомі та інших агресивних формах раку. Вона дозволяє провести сильну хіміотерапію, яка без підтримки кісткового мозку була б смертельно небезпечною. При цьому немає ризику відторгнення, тому що пересаджені клітини – рідні для організму.
Алогенна трансплантація кісткового мозку
Префікс «Ало» – означає «інший». При цьому виді ТКМ пацієнт отримує стовбурові клітини від іншої людини. Донор повинен бути максимально сумісний з реципієнтом за певними генетичними маркерами (HLA антигенами). Це необхідно, щоб виключити ризик повного відторгнення або розвитку серйозного ускладнення – стану «трансплантат проти господаря» (коли пересаджені клітини атакують організм пацієнта). Донором може стати рідна людина, а також відповідний доброволець зі спеціального світового реєстру. Існують турецькі та європейські банки донорів кісткового мозку.
Коли доцільна алогенна пересадка? Цей метод буде основним для лікування лейкемій, апластичної анемії, деяких спадкових захворювань крові та імунітету. Перевага алогенної пересадки полягає не тільки в заміні хворого кісткового мозку, але й у ефекті «трансплантат проти злоякісної пухлини». Це означає, що пересаджені ГСК донора допоможуть знищити залишкові атипові клітини пацієнта.
Гаплоідентична пересадка кісткового мозку
Це різновид алогенної трансплантації, але з однією важливою відмінністю: донор частково сумісний з реципієнтом. Зазвичай це хтось із батьків або дитина пацієнта, адже у них завжди є мінімум 50% генетичної сумісності. Раніше такі ТКМ були дуже ризикованими, але завдяки сучасним методам підготовки та лікування після операції (наприклад, спеціальним препаратам, що контролюють імунну відповідь), вони стали більш безпечними та ефективними.
Для яких випадків підходить гаплоідентична ТКМ? Пересадка кісткового мозку від частково сумісного донора – рятівний варіант, коли неможливо знайти повністю сумісну людину (ні серед родичів, ні в реєстрах). Це значно розширює коло пацієнтів, які можуть отримати життєво необхідну трансплантацію, особливо для тих, хто має рідкісні генетичні типи.
Ускладнення та управління побічними ефектами
Побічні ефекти після пересадки кісткового мозку виникають переважно через інтенсивну підготовчу терапію, яка повністю знищує хворі клітини, але разом з ними – і здорові, а значить сильно пригнічує імунну систему.
Вплив на дихання
Лікування може пошкодити клітини легенів, а ослаблення імунітету робить організм вразливим до інфекцій дихальних шляхів. Це може призвести до задишки, слабкості дихальних м'язів та зниження функції легенів. Реабілітація, включаючи дихальні вправи й тренажери, допомагає відновити їх роботу та запобігти ускладненням.
Вплив на опорно-руховий апарат
Кондиціонування, тривалий постільний режим, загальна інтоксикація організму і втрата апетиту призводять до значної втрати м'язової маси й сили (атрофії). Пацієнти відчувають слабкість, труднощі з ходьбою, порушення координації.
Якими можуть бути показання до пересадки стовбурових клітин
Згідно з рекомендаціями Європейського товариства трансплантації крові та кісткового мозку (EBMT) та Американського товариства трансплантації та клітинної терапії (ASTCT), ТКМ показана при таких діагнозах.
• мієлоїдний лейкоз – часто після першої або другої ремісії, для запобігання рецидивів; • лімфобластний лейкоз – зазвичай у першій ремісії для пацієнтів з високим ризиком рецидиву або після першого рецидиву. • неходжкінські лімфоми, особливо агресивні форми (наприклад, дифузна великоклітинна В-клітинна лімфома) – при рецидиві або рефрактерних формах, часто як аутологічна ТКМ; • лімфома Ходжкіна – при рецидиві або рефрактерних формах, переважно аутологічна ТКМ. • в основному як частина початкового лікування для пацієнтів, які відповідають критеріям ТКМ, зазвичай аутологічна пересадка. • для пацієнтів з високим ризиком прогресування до лейкозу. • мієлофіброз з високим ризиком, який може трансформуватися в лейкоз. • апластична анемія – якщо немає відповіді на імуносупресивну терапію або у пацієнтів, для яких вона є першою лінією вибору; • таласемія, серповидноклітинна анемія – частіше у молодих пацієнтів для повного вилікування; • вроджені та інші первинні імунодефіцити; • спадкові метаболічні захворювання (адренолейкодистрофія, мукополісахаридоз). • не часто, але ТКМ можуть застосовувати при певних агресивних формах, таких як герміногенні пухлини, рак молочної залози (в певних клінічних дослідженнях). Зазвичай це аутологічна пересадка після високодозової хіміотерапії.ТКМ показана при таких діагнозах:
ТКМ підходить не тільки для лікування онкогематологічних захворювань?
За матеріалами NMDP (раніше ця організація була відома як National Marrow Donor Program®), один з найвідоміших імунодефіцитів, виліковних за допомогою ТКМ – комбінований імунодефіцит (SCID). Це захворювання, при якому організм практично не має функціональних Т- та В-лімфоцитів, що робить його вкрай вразливим до будь-яких інфекцій. У такому випадку донорський кістковий мозок стане єдиним способом лікування SCID, що дозволяє повністю відновити здоров'я.
Протипоказання до пересадки гемопоетичних стовбурових клітин (ГСК)
Згідно з інформацією від Національного інституту раку США (National Cancer Institute, NCI) – провідного урядового агентства в сфері досліджень онкології, протипоказання до ТКМ можуть включати:
- Серйозні неконтрольовані проблеми з внутрішніми органами. Пересадку неможливо провести, якщо людина має незворотні ураження серця, легенів, нирок або печінки, які не дозволять їй витримати інтенсивне лікування.
- Активна неконтрольована інфекція. Наявність серйозної інфекції, яку не вдається вилікувати + потужна хіміотерапія повністю пригнічує імунну систему, що може призвести до смертельних ускладнень в результаті.
- Прогресування раку, який не реагує на лікування. Якщо пухлина активно росте і не вдається досягти ремісії перед трансплантацією, процедура може бути неефективною.
Що важливо знати про пересадку ГСК пацієнтам похилого віку?
Згідно з інформацією Моффітта (Moffitt Cancer Center), який став одним з провідних онкологічних центрів у США, раніше верхня вікова межа для ТКМ була близько 65 років. Це було пов'язано з тим, що інтенсивна хіміотерапія перед трансплантацією, а також сама процедура, створюють значне навантаження на організм. Літні люди переносили їх важче, маючи більш високий ризик серйозних ускладнень та смертності.
Завдяки розвитку медицини, зокрема появі протоколів зі зменшеною інтенсивністю кондиціонування (reduced-intensity conditioning – RIC), стало можливим проводити пересадки пацієнтам старшого віку. Ці протоколи менш токсичні, що дозволяє людям з супутніми захворюваннями або в більш похилому віці переносити трансплантацію ГСК.
Реабілітація після пересадки кісткового мозку
Основна мета реабілітації після ТКМ – відновлення фізичної форми та психологічного здоров'я. Провідні клініки світу, включаючи ті, що розташовані в Туреччині, Південній Кореї, Німеччині та Іспанії, застосовують різноманітні підходи, адаптовані до потреб кожного пацієнта.
Реабілітація після ТКМ спрямована на подолання втоми, м'язової слабкості, функціональних обмежень, психологічних проблем, а також відновлення серцево-судинної та легеневої функції.
Фізична терапія та кінезотерапія (відновлення рухової функції)
Фізична терапія та кінезотерапія (відновлення рухової функції)
Рання лікувальна фізкультура охоплює практику від пасивних рухів у ліжку до активних вправ, ходьби, велотренажерів. Акцент робиться на зміцненні м'язів, поліпшенні рівноваги та координації.
Роботизована реабілітація передбачає використання спеціальної техніки для інтенсифікації тренувань та підвищення точності рухів. Особливо ефективна при вираженій слабкості або неврологічних ускладненнях. Екзоскелети (наприклад, Lokomat, ReWalk) можуть бути корисні для відновлення ходьби. Вони дозволяють пацієнтам із сильною слабкістю або навіть паралічем ніг відпрацьовувати патерни ходьби. Роботизовані системи верхніх кінцівок (Armeo, Amadeo) використовують для тренування дрібної моторики, сили та координації рук і пальців.
Дихальна реабілітація (пульмональне відновлення)
Важлива для пацієнтів з ускладненнями, наприклад, після легеневої фіброзу, інфекцій. Вправи включають діафрагмальне дихання, дихання з опором, техніки очищення дихальних шляхів. Спірометри застосовують для поліпшення функції легенів, дихальні тренажери з опором (наприклад, PowerBreathe) – для зміцнення дихальних м'язів. PEP-пристрої та Flutterу – для відкашлювання мокротиння.

Індивідуальні плани харчування, складені дієтологами, можуть включати спеціальні білкові суміші, вітамінно-мінеральні комплекси. У деяких випадках – парентеральне (внутрішньовенне) або ентеральне (через зонд) годування. Для контролю нутритивного статусу пацієнтам проводять моніторинг тіла (біоімпедансний аналіз) з використанням спеціального лабораторного обладнання.
Довгостроковий моніторинг та управління ускладненнями
Людям після ТКМ рекомендовано проходити регулярні обстеження для виявлення пізніх ускладнень (проблем з кістками або виникнення вторинних пухлин). Для цього використовують денситометр, який оцінює щільність кісткової тканини (профілактика остеопорозу, викликаного стероїдами). Лікарі застосовують високочутливі апарати візуалізації (ПЕТ-КТ, МРТ 3Тесла) для раннього виявлення рецидивів.
Успіх у лікуванні онкогематологічних захворювань залежить не тільки від правильного підбору донора для ТКМ та якості виконання процедури. Важливу роль відіграють сучасні методи діагностики та додаткової терапії. Наприклад, CAR T-клітинна, таргетна та імунотерапія в поєднанні з комплексними програмами реабілітації – це те, що має медичну доказову базу. Звернення до передових світових клінік підвищує шанси на одужання завдяки доступу до найкращих протоколів та індивідуального догляду.
Джерела:
- https://www.immunodeficiencyuk.org/immunodeficiency/treatment/bonemarrowtransplantation/
- https://www.nmdp.org/patients/understanding-transplant/diseases-treated-by-transplant/severe-combined-immunodeficiency
- https://www.cancer.gov/about-cancer/treatment/types/stem-cell-transplant
- https://www.moffitt.org/treatments/blood-bone-marrow-transplant/blood-bone-marrow-transplant-faqs/